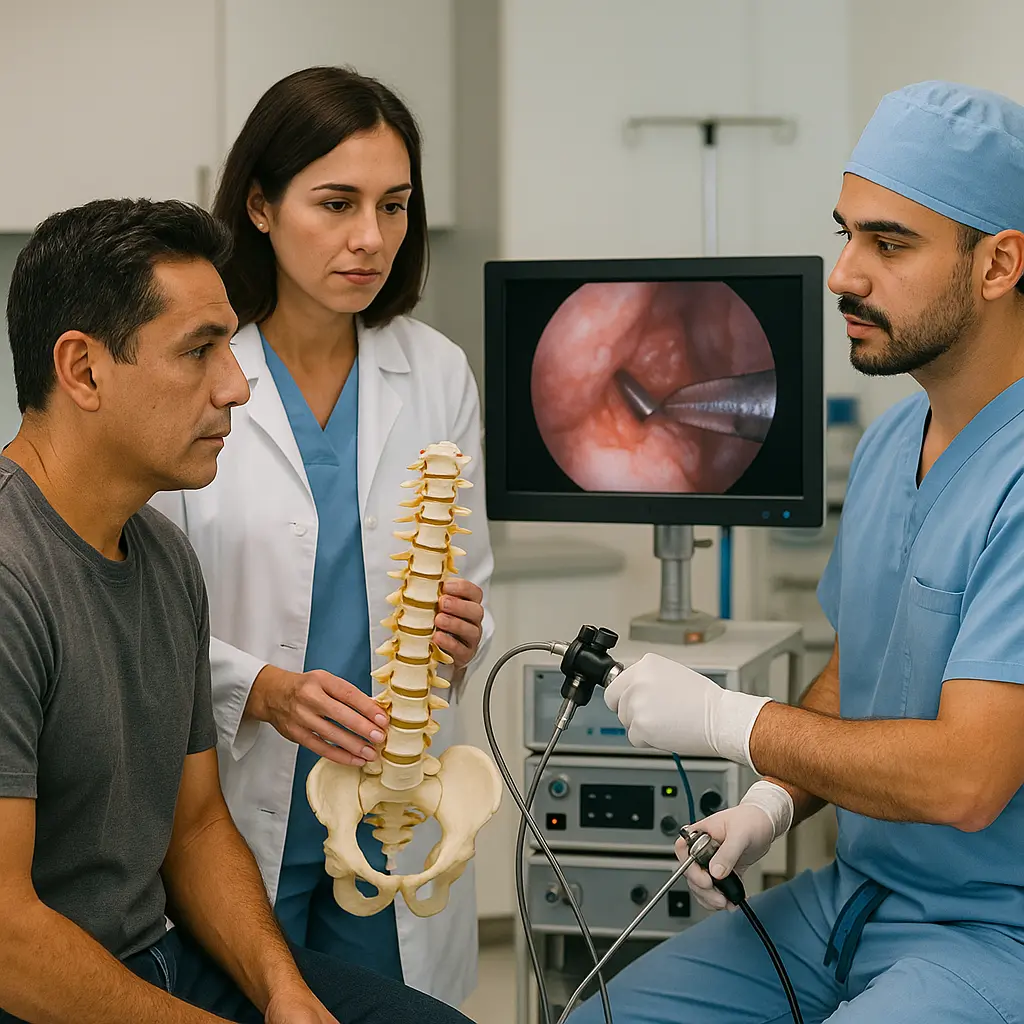
Si usted vive en Axotla, Álvaro Obregón, y sufre dolor de espalda o ciática, este contenido le explica de forma clara qué es la cirugía endoscópica de columna vertebral, cuándo se indica, cómo se diagnostica y qué esperar de la recuperación en la Ciudad de México. Nuestro objetivo es que usted entienda sus opciones y tome decisiones informadas junto con su especialista.
Entendiendo la cirugía endoscópica de columna y sus beneficios
¿En qué consiste la intervención endoscópica?
El cirujano introduce un endoscopio con cámara de alta definición por una incisión pequeña, usualmente de 8 a 10 mm. El equipo ilumina y amplifica la zona del nervio comprimido. El especialista usa instrumentos finos para retirar fragmentos de disco, hueso o tejido que presionan la raíz nerviosa. El equipo de rayos X guía la trayectoria y confirma el nivel correcto. El procedimiento busca aliviar dolor, hormigueo y debilidad, con menor daño muscular y menor sangrado. Puede realizarse con anestesia regional o general, según el caso.
Si desea profundizar en el procedimiento, puede revisar nuestra página sobre cirugía endoscópica de columna vertebral.
Diferencia entre cirugía tradicional y mínimamente invasiva
La cirugía abierta suele requerir incisiones más grandes y separación amplia de músculos. La técnica endoscópica usa acceso pequeño y respeta más los tejidos. Esto reduce dolor posoperatorio, disminuye el riesgo de infección y acorta la estancia hospitalaria. La recuperación suele ser más rápida, aunque la indicación depende del diagnóstico y de la anatomía de cada paciente.
Beneficios para pacientes de Axotla y alrededores
El acceso pequeño puede facilitar alta el mismo día o en 24 horas, menos uso de analgésicos y retorno más temprano a actividades básicas. Esto favorece a pacientes de Axotla y colonias vecinas que buscan recuperarse con menos interrupción en su vida diaria.
Causas frecuentes que pueden requerir una cirugía endoscópica vertebral
Hernias de disco y canal lumbar estrecho: factores más comunes
La hernia de disco ocurre cuando el material del disco se desplaza y comprime una raíz nerviosa. El paciente suele sentir dolor que baja por glúteo y pierna, con adormecimiento o calambres. Factores de riesgo incluyen desgaste por la edad, levantamiento repetido de peso, sedentarismo y sobrepeso. El canal lumbar estrecho se origina por disminución del espacio donde viajan los nervios, por cambios degenerativos del disco, engrosamiento del ligamento amarillo y crecimiento de articulaciones facetarias. Esto afecta con mayor frecuencia a personas mayores de 50 años.
Otras afecciones tratadas mediante endoscopia de columna
La endoscopia puede ayudar en estenosis foraminal, radiculopatía por fragmento discal migrado, quistes facetarios y algunas recidivas tras cirugías previas. En casos seleccionados, el equipo puede asistir en limpieza de infecciones o en biopsias dirigidas.
Cuándo se considera este procedimiento y criterios médicos
El especialista considera cirugía cuando el dolor o la discapacidad se mantienen más de 6 a 12 semanas pese a tratamiento conservador adecuado. También se indica si existe debilidad progresiva, pérdida de reflejos, alteración del control de esfínteres o dolor muy intenso que limita la vida diaria. La imagen por resonancia magnética debe correlacionar con los síntomas. La decisión se toma tras evaluar edad, comorbilidades y expectativas del paciente.
Síntomas que indican la necesidad de evaluación especializada
Dolor lumbar persistente y molestias irradiadas
El dolor lumbar que no cede con reposo relativo y analgésicos básicos merece atención. El dolor que corre por una pierna, conocido como ciática, sugiere compresión nerviosa. El paciente puede sentir adormecimiento, hormigueo o sensación de corriente. La tos, el estornudo o estar sentado mucho tiempo pueden aumentar el dolor. Estos datos indican que usted necesita valoración por un especialista en columna.
Señales de alarma: pérdida de fuerza o sensibilidad
La caída del pie al caminar, la dificultad para ponerse de puntas o talones y la pérdida de sensibilidad en el área de la ingle son señales importantes. La pérdida del control de orina o evacuaciones requiere atención urgente. Estas manifestaciones indican compresión severa que amerita revisión inmediata.
Importancia de consultar pronto en clínicas de la zona
La consulta temprana en Axotla o colonias cercanas de Álvaro Obregón permite diagnóstico oportuno y evita complicaciones. El especialista puede iniciar medidas que reduzcan inflamación, protejan la función del nervio y definan si la cirugía es necesaria o si el manejo conservador es suficiente.
Cómo se realiza el diagnóstico en casos de columna en Axotla y Álvaro Obregón
Estudio clínico y revisión por especialista en columna
El médico escucha la historia del dolor, revisa factores de riesgo y evalúa los movimientos que aumentan o disminuyen los síntomas. El examen neurológico revisa fuerza, sensibilidad, reflejos y marcha. El especialista usa escalas de dolor y cuestionarios funcionales para medir el impacto en su vida diaria.
Uso de imagenología avanzada en la zona
La resonancia magnética muestra discos, nervios y tejidos blandos. La tomografía evalúa hueso y articulaciones. Las radiografías dinámicas ayudan en casos de inestabilidad. En Álvaro Obregón existen centros con estos estudios, lo que facilita confirmar el diagnóstico y planear el tratamiento.
Evaluación personalizada y orientación al paciente
El especialista integra síntomas, examen físico e imágenes. El médico explica los hallazgos con lenguaje claro y establece objetivos realistas: disminuir dolor, mejorar movilidad y cuidar la función neurológica. El plan se ajusta a su edad, actividad laboral y metas personales, para decidir juntos la mejor opción.
Tratamientos disponibles: ¿es necesaria siempre la cirugía?
Opciones conservadoras antes de una intervención
Muchos pacientes mejoran con medidas no quirúrgicas. El médico indica reposo relativo por pocos días, analgésicos y antiinflamatorios según tolerancia, y medicamentos para el dolor neuropático si hay ciática. La fisioterapia trabaja movilidad, postura y fuerza del core. Las infiltraciones epidurales guiadas por imagen pueden reducir la inflamación radicular en casos seleccionados.
Criterios para indicar cirugía mínimamente invasiva
El equipo considera cirugía cuando persiste dolor intenso pese a tratamiento conservador bien llevado, cuando hay déficit motor progresivo o cuando las imágenes muestran compresión clara del nervio que explica los síntomas. También se indica si el dolor limita el sueño, la marcha o el trabajo de forma importante. La técnica endoscópica se elige si la anatomía permite abordar la lesión con seguridad.
Alternativas y beneficios según cada paciente
Las alternativas incluyen descompresión endoscópica uniportal o biportal, microdiscectomía con microscopio y, en algunos casos, descompresión con fusión si existe inestabilidad. Cada técnica ofrece ventajas y límites. El especialista define la mejor opción según el nivel afectado, la calidad del hueso y las metas del paciente.
Recuperación, rehabilitación y prevención tras una cirugía endoscópica de columna
Fases de la recuperación en pacientes de Axotla
Día 0 a 1: el paciente camina con apoyo y aprende cuidados de la herida. Semana 1 a 2: el paciente aumenta caminatas cortas y evita cargas. Semana 3 a 6: el paciente retoma gradualmente trabajo ligero y conduce si el dolor lo permite. El médico ajusta el plan según evolución, control del dolor y fuerza muscular.
Apoyo con terapia física y ejercicios personalizados
La fisioterapia guía estiramientos suaves, refuerza abdomen y glúteos, y mejora la mecánica lumbar. El terapeuta enseña higiene de columna para agacharse y cargar de forma segura. Los ejercicios se adaptan a su nivel de dolor y a su actividad laboral o deportiva, con incrementos graduales.
Consejos para evitar recaídas y promover el bienestar vertebral
Hábitos sanos protegen la espalda. Usted puede aplicar estas acciones:
- Usar técnica correcta al levantar objetos: espalda recta, carga cercana al cuerpo y fuerza desde las piernas.
- Hacer pausas activas cada 45 a 60 minutos si trabaja sentado.
- Fortalecer el core 3 veces por semana con ejercicios indicados por su terapeuta.
- Cuidar el peso y dormir en postura neutra para la columna.
- Evitar tabaco, ya que retrasa la cicatrización y empeora el dolor.
Si el dolor aumenta o aparece debilidad, el paciente debe contactar a su especialista para valorar ajustes del plan o nuevas imágenes.
Preguntas frecuentes
¿Quiénes son candidatos para cirugía endoscópica de columna?
Pacientes con dolor lumbar o ciático que persiste tras manejo conservador, con imágenes que confirman compresión nerviosa y con síntomas que limitan su vida diaria. El especialista revisa fuerza, sensibilidad y comorbilidades antes de indicar el procedimiento.
¿Qué riesgos existen en este procedimiento?
Los riesgos incluyen infección, sangrado, lesión nerviosa, fuga de líquido cefalorraquídeo y trombosis. El equipo reduce riesgos con técnica estéril, monitoreo adecuado y selección cuidadosa de pacientes. El médico explica su riesgo individual antes de la cirugía.
¿Cuánto dura la cirugía y la estancia en el hospital?
La mayoría de los procedimientos dura entre 45 y 120 minutos, según el nivel y la complejidad. Muchos pacientes egresan el mismo día o en 24 horas, siempre que el dolor esté controlado y la marcha sea segura.
¿Qué diferencia hay entre endoscopia uniportal y biportal?
La uniportal usa una sola incisión para cámara e instrumentos; la biportal usa dos incisiones pequeñas, una para visualización y otra para instrumentación. El especialista elige la técnica según la anatomía y el objetivo de descompresión.
¿Cuándo podré volver a trabajar o hacer ejercicio?
El retorno depende del tipo de trabajo y la evolución. Trabajo de oficina puede retomarse entre 2 y 4 semanas. Trabajo físico pesado puede requerir 6 a 12 semanas. El ejercicio se reinicia de forma progresiva con guía de fisioterapia.
¿Sirve para hernia de disco y canal lumbar estrecho?
Sí, en muchos casos. La endoscopia permite retirar fragmentos de disco y liberar el canal o el foramen. La indicación depende del nivel, el tipo de compresión y su correlación con los síntomas.
¿Qué tipo de anestesia se utiliza?
Se usa anestesia general o regional, según el caso, la técnica y la preferencia del equipo. El anestesiólogo valora su estado de salud y explica la opción más segura para usted.
¿Qué pasa si el dolor regresa?
El médico reevalúa su evolución, solicita nuevas imágenes si es necesario y ajusta el plan con fisioterapia, medicamentos o, en casos específicos, considera otra intervención. El seguimiento cercano ayuda a mantener resultados estables.
También te puede interesar: consulta con neurocirujano especializado en cirugía de columna en Álvaro Obregón