Tu columna sostiene tu vida diaria. Si vives o trabajas en Polanco o Miguel Hidalgo y el dolor te limita, este contenido te explica, con lenguaje claro, cuándo la cirugía endoscópica de columna puede ayudar y cómo se decide cada paso de manera segura.
¿En qué consiste la cirugía endoscópica de columna y cuándo considerarla?
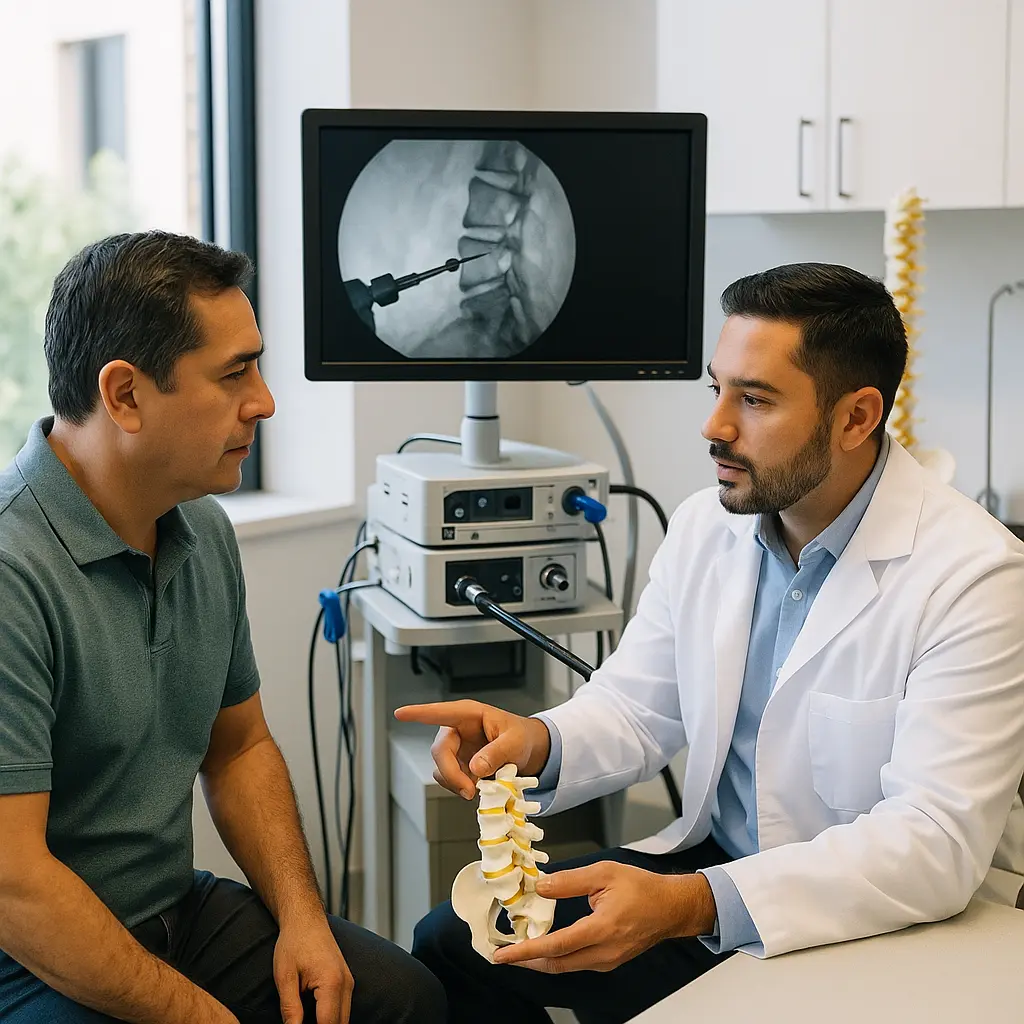
La cirugía endoscópica de columna usa una incisión pequeña, una cámara de alta definición y herramientas finas para liberar nervios comprimidos o resolver lesiones específicas. El especialista introduce un endoscopio a través de un puerto tubular. La cámara ilumina y magnifica el campo. El cirujano retira fragmentos de disco, hueso o tejido que presionan raíces nerviosas, con control visual preciso.
El equipo médico indica este procedimiento cuando el dolor lumbar o ciático persiste a pesar de tratamiento conservador, o cuando aparece debilidad, entumecimiento progresivo o problemas para caminar. La decisión depende del diagnóstico por imagen, la historia clínica y los objetivos del paciente. La evidencia clínica respalda su uso en hernia de disco, canal lumbar estrecho localizado y algunas recidivas de hernia. Si buscas una opción moderna y precisa, conoce más sobre la cirugía endoscópica de columna vertebral y su enfoque mínimamente invasivo.
Principales indicaciones médicas para la intervención
El equipo considera la cirugía endoscópica cuando el dolor limita tu vida y la imagen muestra compresión clara del nervio. Estas son indicaciones frecuentes:
- Hernia de disco lumbar con dolor ciático resistente a terapia.
- Canal lumbar estrecho focal con claudicación neurógena (cansancio y dolor al caminar).
- Reherniación discal tras cirugía previa, seleccionando la vía menos invasiva.
- Compresión foraminal (salida del nervio) por hipertrofia facetaria o fragmentos discales.
- Algunos casos de dolor radicular por quistes sinoviales.
Diferencias entre cirugía endoscópica y otros procedimientos vertebrales
La cirugía endoscópica se realiza con incisión de 8–12 mm y control directo con cámara. La microdiscectomía usa microscopio, requiere incisión mayor y mayor disección muscular. La cirugía abierta clásica implica mayor exposición y sangrado. El endoscopio permite menor agresión a tejidos, menor dolor posoperatorio y alta más rápida, sin sustituir a técnicas abiertas cuando existe inestabilidad o deformidad.
- Endoscópica: mínima incisión, visión interna, alta temprana en muchos casos.
- Microdiscectomía: incisión pequeña, microscopio, mayor retracción muscular.
- Abierta: indicada para inestabilidad o deformidades; mayor tiempo de recuperación.
Causas más frecuentes de problemas en la columna atendidos con cirugía mínimamente invasiva
La vida urbana en Polanco y Miguel Hidalgo combina horas sentado, ejercicio ocasional de alto impacto y estrés. Este mix suele inflamar discos y articulaciones facetarias. La cirugía endoscópica aborda causas bien definidas que comprimen nervios. La selección del caso se basa en correlación clínica e imagen.
- Hernia de disco lumbar en L4-L5 o L5-S1 con dolor que baja por la pierna.
- Canal lumbar estrecho degenerativo con hormigueo y debilidad al caminar.
- Estenosis foraminal por artrosis facetaria o discopatía colapsada.
- Quistes facetarios que aprietan la raíz nerviosa.
- Recidiva de hernia tras cirugía, con compresión localizada.
Hernia de disco y canal lumbar estrecho: cómo se presentan en la zona de Polanco
Oficinas, laptops y viajes largos elevan la carga en la zona lumbar. La hernia de disco suele iniciar con dolor lumbar y luego dolor que corre por glúteo, muslo o pantorrilla. El canal lumbar estrecho produce dolor y adormecimiento al caminar que mejora al sentarte o inclinarte hacia adelante. En Polanco, pacientes activos refieren molestias al trotar en parques o al usar caminadoras. El especialista identifica el nivel afectado y define si la descompresión endoscópica puede liberar el nervio con mínima agresión.
Lesiones traumáticas y degenerativas en habitantes de Miguel Hidalgo
Caídas en bicicleta, frenadas en auto y entrenamientos con peso pueden dañar discos y facetas. La edad y la artrosis causan engrosamiento ligamentario y reducción de espacio para los nervios. La cirugía endoscópica ayuda cuando existe compresión localizada sin inestabilidad. Si el estudio muestra desplazamiento vertebral significativo, el equipo valora otras técnicas con fijación. La decisión se basa en seguridad, no en una moda.
Identificando síntomas que pueden requerir atención especializada
Tu cuerpo envía señales cuando un nervio sufre presión. El dolor que baja por la pierna, el adormecimiento en dedos o la debilidad al subir escaleras requieren valoración. El dolor al caminar que mejora al sentarte orienta a canal estrecho. La pérdida de control de esfínteres, el dolor con fiebre o la pérdida de fuerza rápida ameritan atención urgente. Detectar a tiempo permite un plan más sencillo y efectivo.
- Dolor lumbar con irradiación a una pierna (ciática) o a ambos muslos.
- Hormigueo o entumecimiento en pie o pantorrilla.
- Debilidad al pararte de puntas o talones.
- Dolor que empeora al estar de pie y mejora al flexionarte (canal estrecho).
- Red flags: fiebre, pérdida de peso inexplicada, dolor nocturno intenso, cambios en esfínteres.
Dolor lumbar persistente y otras señales de alerta
El dolor que dura más de 6 a 8 semanas, que interfiere con trabajo o sueño, o que se acompaña de entumecimiento y debilidad, sugiere compresión nerviosa. El especialista solicita imagen para confirmar. El dolor que despierta de madrugada, la fiebre o el antecedente de cáncer exigen evaluación médica inmediata. No ignores pérdida de fuerza súbita; el tiempo favorece la recuperación del nervio.
Factores de riesgo comunes en pacientes de zonas urbanas
La rutina en Miguel Hidalgo combina oficina, traslados y ejercicio de fin de semana. Este patrón favorece sobrecarga lumbar.
- Sedentarismo y largas horas sentado sin pausas.
- Ergonomía deficiente en home office o coworking.
- Sobrepeso, tabaquismo y diabetes (inflamación y menor cicatrización).
- Entrenamiento con técnica incorrecta o cargas bruscas.
- Edad mayor de 50 años con artrosis y discopatía.
Proceso de diagnóstico: cómo se determina la mejor opción para cada caso
El diagnóstico une historia clínica, examen neurológico y estudios de imagen. El médico correlaciona tus síntomas con el nivel vertebral afectado. Un diagnóstico claro permite seleccionar tratamiento conservador o descompresión endoscópica. El objetivo es reducir dolor, proteger función nerviosa y acelerar el retorno a tu vida.
- Historia: inicio del dolor, factores que lo agravan, actividad física, ocupación.
- Exploración: fuerza, sensibilidad, reflejos y pruebas de tensión del nervio.
- Imagen: resonancia magnética para disco y nervios, radiografías dinámicas para estabilidad.
Evaluación individualizada por especialistas en columna
El especialista analiza tu caso, tus metas y tu contexto laboral. El equipo explica riesgos y beneficios con transparencia. La indicación quirúrgica no depende solo de la imagen; depende de cómo impacta tu vida. Si un programa de fisioterapia y medicamentos ofrece control suficiente, el plan continúa sin cirugía. Si existe déficit neurológico o dolor limitante, la descompresión endoscópica se valora como opción precisa y segura.
Estudios y pruebas clínicas recomendadas en clínicas de Polanco
La resonancia magnética de columna lumbar identifica hernias y estenosis. Las radiografías en bipedestación y con flexo-extensión detectan inestabilidad. La tomografía se reserva para evaluar hueso y planificación en casos específicos. El electromiograma aclara daño del nervio cuando el cuadro no es claro. Los análisis de sangre ayudan a descartar infección o problemas de coagulación antes de cirugía. Esta base diagnóstica mejora la toma de decisiones.
Opciones de tratamiento y beneficios de la cirugía endoscópica
El plan inicia con medidas conservadoras y progresa según respuesta. La cirugía endoscópica ofrece alivio cuando la compresión persiste y limita tu funcionalidad. La elección considera tu trabajo, tu deporte, tus comorbilidades y tus expectativas. El objetivo clínico es liberar el nervio, preservar tejido sano y favorecer una recuperación rápida.
Tratamiento conservador y cuándo optar por la intervención quirúrgica
El tratamiento conservador incluye analgesia, antiinflamatorios, fármacos para dolor neuropático, fisioterapia con fortalecimiento de core, educación postural y, en casos seleccionados, infiltraciones epidurales. El equipo propone cirugía cuando, tras 6 a 12 semanas, el dolor se mantiene o si aparece debilidad progresiva, síndrome de cauda equina o deterioro de la marcha. La resonancia que muestra compresión focal y la clínica que coincide orientan a descompresión endoscópica como opción eficiente.
Ventajas de la cirugía mínimamente invasiva para pacientes activos
La incisión pequeña reduce dolor posoperatorio y preserva músculos. La visualización endoscópica mejora la precisión al retirar el tejido que comprime el nervio. Muchos pacientes caminan el mismo día y vuelven a actividades de oficina en poco tiempo. El plan de rehabilitación dirige el regreso progresivo al deporte.
Resultados y expectativas realistas tras el procedimiento
El dolor ciático suele mejorar de forma temprana. El adormecimiento y la fuerza pueden tardar semanas en normalizarse. La adherencia a rehabilitación y a cuidados acelera la recuperación. El equipo evalúa resultados y ajusta el plan según tu evolución.
Recuperación y prevención: claves para el bienestar vertebral en Miguel Hidalgo
La recuperación inicia con deambulación temprana y cuidados de la herida. La rehabilitación ordena el retorno al movimiento con seguridad. La prevención a largo plazo protege tu columna en la vida urbana. Un plan claro y realista disminuye recaídas y favorece rendimiento físico y laboral.
Cuidados postoperatorios y acceso a rehabilitación física cercana
El equipo indica caminar en periodos cortos, evitar cargas y torsiones las primeras semanas y cuidar la herida según protocolo. El control del dolor permite moverte sin miedo. La rehabilitación se enfoca en movilidad, fortalecimiento de core, glúteos y control de cadera. Los tiempos típicos incluyen regreso a oficina en 1 a 3 semanas y retorno deportivo progresivo entre 4 y 8 semanas, según evolución. Las citas de seguimiento validan la cicatrización y la recuperación neurológica.
Estrategias para mantener la salud de la columna en residentes de Polanco
- Ajusta ergonomía en escritorio: silla con soporte lumbar, pantalla a la altura de ojos, pausas cada 45–60 minutos.
- Fortalece core 2 a 3 veces por semana y combina con caminata o bici suave.
- Cuida técnica al entrenar y evita cargas bruscas sin preparación.
- Mantén peso saludable, duerme bien y evita tabaco para mejorar cicatrización.
- Escucha señales del cuerpo y consulta si aparece dolor con irradiación, debilidad o entumecimiento persistente.
Preguntas frecuentes
¿Quién es candidato a cirugía endoscópica de columna?
El candidato típico presenta dolor radicular o claudicación por compresión focal del nervio, documentada por resonancia, con falla de tratamiento conservador o con déficit neurológico progresivo.
¿Qué riesgos existen con este procedimiento?
El procedimiento puede presentar infección, sangrado, lesión nerviosa, fuga de líquido cefalorraquídeo o persistencia del dolor. El equipo reduce riesgos con selección adecuada y técnica estandarizada.
¿La cirugía deja una cicatriz grande?
La incisión suele medir entre 8 y 12 mm. La cicatriz es pequeña y se cuida con protocolos de curación para lograr buena apariencia y protección de la piel.
¿Se usa anestesia general siempre?
La mayoría de los casos se realiza con anestesia general para seguridad y control del dolor. Algunos centros emplean sedación en indicaciones específicas, según valoración del anestesiólogo.
¿Cuánto dura la cirugía y cuánto tiempo estaré internado?
El procedimiento dura de 60 a 120 minutos en promedio, según el caso. Muchos pacientes egresan el mismo día o al día siguiente si no hay complicaciones y el dolor está controlado.
¿Cuándo puedo volver a manejar o trabajar?
La mayoría retoma manejo corto en 1 a 2 semanas y trabajo de oficina en 1 a 3 semanas. Actividad física intensa suele requerir 4 a 8 semanas, con progresión guiada por rehabilitación.
¿Qué diferencia hay con la microdiscectomía?
La endoscópica usa incisión más pequeña y visualización con cámara, con menor agresión muscular. La microdiscectomía emplea microscopio e incisión mayor. La indicación depende de tu anatomía y del tipo de compresión.
¿Los seguros médicos cubren esta técnica?
Muchos seguros cubren el procedimiento según póliza y diagnóstico. El equipo te ayuda a revisar requisitos, códigos y autorizaciones antes de programar la cirugía.
También te puede interesar: consulta con neurocirujano especializado en cirugía de columna en Benito Juárez